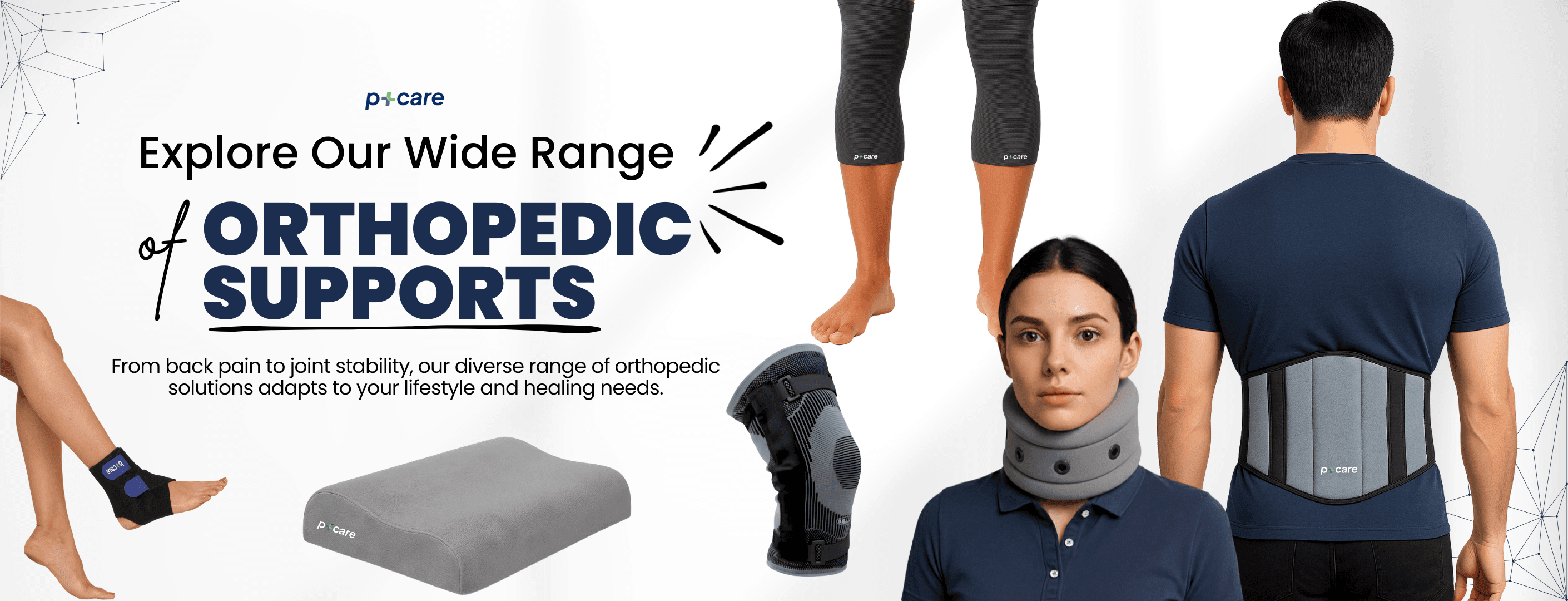
Chronic Lower Back Pain: Long-Term Management Strategies
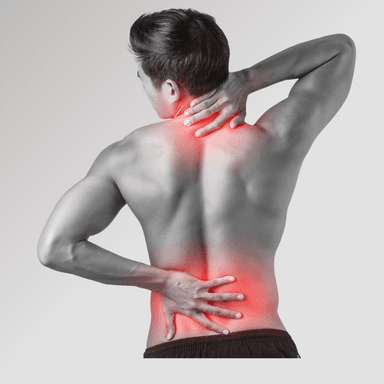
Lower back pain is one of the most common musculoskeletal problems worldwide. While many people experience occasional back pain that resolves within a few days or weeks, some individuals develop chronic lower back pain, a condition that persists for months and significantly affects daily life.
Chronic lower back pain can interfere with routine activities such as walking, sitting, lifting objects, or even sleeping comfortably. The condition is particularly common among individuals with sedentary lifestyles, desk jobs, repetitive physical work, or age-related spinal degeneration.
Fortunately, with proper understanding, structured rehabilitation, lifestyle adjustments, and appropriate spinal support, most individuals can manage chronic lower back pain effectively and maintain an active lifestyle.
Understanding the Lower Back (Lumbar Spine)
The lumbar spine, or lower back region, consists of five vertebrae (L1–L5). These vertebrae are connected by intervertebral discs, ligaments, and muscles that provide stability and flexibility.
The lower back plays a crucial role in supporting body weight, enabling movement, and protecting spinal nerves. Because this region bears much of the body's load during standing, walking, and lifting, it is particularly vulnerable to strain and degeneration.
When the structures supporting the lumbar spine become weakened or irritated, persistent pain may develop.
What Is Chronic Lower Back Pain?
Lower back pain is classified as chronic when it persists for more than 12 weeks, even after the initial injury or cause has healed.
Unlike acute back pain, chronic pain often involves multiple contributing factors such as muscle weakness, poor posture, spinal degeneration, or repetitive strain.
Chronic pain may fluctuate in intensity, with periods of improvement followed by flare-ups.
Common Causes of Chronic Lower Back Pain
Several underlying conditions may contribute to chronic lower back pain.
1. Degenerative Disc Disease
With aging, intervertebral discs gradually lose hydration and elasticity, reducing their ability to absorb shock.
2. Lumbar Spondylosis
Degenerative changes in the spine can cause stiffness and discomfort.
3. Muscle Weakness or Imbalance
Weak core and back muscles reduce spinal stability.
4. Poor Posture
Prolonged sitting or improper ergonomic habits place continuous strain on the spine.
5. Previous Injury
Past injuries may lead to lingering discomfort or altered movement patterns.
6. Sedentary Lifestyle
Lack of physical activity weakens muscles that support the spine.
Symptoms of Chronic Lower Back Pain
Symptoms vary from person to person but often include:
- Persistent aching in the lower back
- Stiffness, especially after prolonged sitting
- Difficulty bending or lifting objects
- Muscle tightness
- Reduced flexibility
- Pain that worsens after physical activity
Some individuals may also experience intermittent radiating pain to the hips or thighs.
Risk Factors
Certain factors increase the likelihood of developing chronic lower back pain:
- Sedentary work environments
- Lack of regular exercise
- Excess body weight
- Poor lifting techniques
- Smoking
- Age-related spinal degeneration
Identifying and addressing these risk factors is essential for long-term relief.
Diagnosis and Clinical Evaluation
Diagnosis usually involves:
- Medical history review
- Physical examination
- Postural assessment
- Imaging studies (such as X-rays or MRI) if needed
Accurate diagnosis helps identify the underlying cause and guide appropriate treatment.
Role of Orthopaedic Lumbar Supports
Orthopaedic lumbar supports are commonly used to help manage chronic lower back pain.
How Lumbar Supports Help
Lumbar supports assist the spine in several ways:
- Maintain natural spinal alignment
- Reduce stress on spinal discs
- Support weakened back muscles
- Improve posture during sitting or standing
- Provide compression and warmth to the lower back
They are particularly helpful during activities that place strain on the lower back, such as prolonged sitting, standing, or light lifting.
Types of Lumbar Supports
Several types of supports may be used depending on the severity of symptoms:
- Elastic lumbar belts for mild discomfort
- Adjustable lumbar supports for moderate pain
- Contoured lumbar braces to maintain proper spinal curvature
Selection should be based on comfort, activity level, and medical guidance.
Importance of Rehabilitation and Exercise
Rehabilitation plays a critical role in managing chronic lower back pain. Strengthening the muscles that support the spine helps improve stability and reduce strain.
Key Rehabilitation Goals
- Strengthen core muscles
- Improve flexibility and mobility
- Correct posture
- Enhance spinal stability
- Prevent recurring pain episodes
Exercises are typically introduced gradually and tailored to the individual's condition.
Daily Habits That Help Manage Back Pain
Simple lifestyle changes can significantly improve spinal health:
- Maintain proper sitting posture
- Use ergonomic chairs and workstations
- Take regular breaks during prolonged sitting
- Avoid heavy lifting or sudden twisting movements
- Maintain healthy body weight
Consistency in daily habits helps reduce recurring pain.
Common Mistakes Patients Make
Many individuals unintentionally worsen their condition through certain habits:
- Prolonged bed rest
- Ignoring posture correction
- Returning to strenuous activity too quickly
- Using back supports continuously without guidance
- Skipping rehabilitation exercises
Balanced movement and structured rehabilitation are essential for recovery.
When to Seek Medical Attention
Medical consultation is recommended if:
- Pain persists for several months
- Pain worsens despite conservative care
- Numbness or weakness develops
- Daily activities become increasingly difficult
Early intervention prevents complications.
Long-Term Prevention Strategies
Preventing chronic back pain flare-ups requires a proactive approach:
- Maintain regular physical activity
- Strengthen core and back muscles
- Practice safe lifting techniques
- Maintain healthy posture
- Use lumbar support during high-risk activities
These strategies help maintain spinal health and reduce recurrence risk.
Conclusion
Chronic lower back pain is a common condition that can significantly impact quality of life if not managed properly. However, with appropriate medical care, structured rehabilitation, lifestyle modification, and the use of orthopaedic lumbar supports when needed, most individuals can effectively control their symptoms.
Maintaining strong muscles, practicing proper posture, and adopting preventive habits are key to long-term spinal health and improved daily comfort.